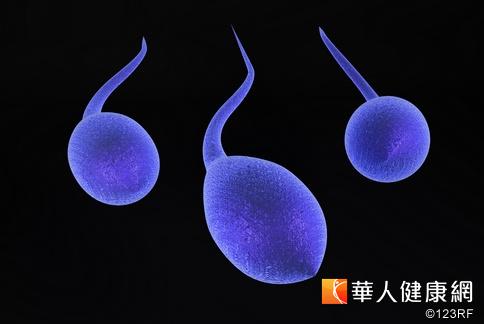
男性不孕的原因除了性功能障礙外,主要是以精蟲品質不良為主。精蟲品質不佳包含精子稀少症、活動力過低、構造畸形,甚至精蟲滅死症及無精蟲症等。其中以無精症患者最需考慮手術取出精子或精母細胞,進行精卵顯微受精技術。
在臨床上醫師應事先判斷患者是阻塞型或非阻塞型的無精症,患者在接受附睪或睪丸取精術前需和不孕症專科醫師充分溝通下列問題:
正確診斷:先生禁慾三至四天,精液檢查兩次以上,在高倍顯微鏡檢下均未發現精蟲,才能診斷無精症或精蟲稀少。
針對腦下腺性腺激素低下且性腺功能不足的無精症患者,建議患者應先施打腦下腺性腺刺激激素使睾丸製造精蟲能力改善。有些患者連續施打一年以上有機會自行懷孕。
判斷是否為逆行性射精?若患者射精量少於1cc,加上排精後解出的尿液有白色黏性的分泌物,且顯微鏡檢察可發現精子,即可確認此診斷。此類患者因交感神經控制的尿道內括約肌之功能受損而引起逆行性射精。臨床上應先了解患者是否有外傷、糖尿病或服用高血壓藥物病史?應先針對病因用藥物治療,若無效再採用手術取精。
判斷患者是否有染色體數目和構造異常。
睪丸切片時,建議兩側睪丸都做組織切片檢查,術中應有胚胎技術員或病理科醫師可同時判斷是否有精蟲、精原細胞或無精蟲。且施術機構應有即時冷凍睪丸組織及操作精卵顯微受精的能力,如此可以提供患者日後嘗試懷孕時所需的精子來源。
減少睪丸或附睪手術取精的次數及延長兩次手術的間隔時間,可保存較多睪丸的功能。
患者若有輸精管結紮或阻塞的病史可先考慮手術接通的可行性。
臨床上治療無精症而導致的不孕症,醫病之間除了上述術前考量外。在門診診察時,醫師可藉觸診睪丸及附睪丸大小,加上檢驗性腺刺激激素及雄性激素,判斷患者是否有成熟精子。為了減少睪丸附睪丸手術的次數,可參酌太太的卵巢功能情形配合試管嬰兒刺激排卵療程,在取卵當天同時取精即可進行精卵顯微受精技術以期能順利懷孕成功。

 胎兒無心跳!婦懷孕兩月竟是葡萄胎
胎兒無心跳!婦懷孕兩月竟是葡萄胎
 避孕貼片濫用!科技人竟血栓成植物人
避孕貼片濫用!科技人竟血栓成植物人
 子宮腫瘤術後想懷孕 把握6個月黃金期
子宮腫瘤術後想懷孕 把握6個月黃金期
 健康台灣再升級!2026台歐健康論壇籲接軌國際,將肥胖防治納入慢性病核心策略
健康台灣再升級!2026台歐健康論壇籲接軌國際,將肥胖防治納入慢性病核心策略
 健康台灣再出擊!前後任副總統力挺「歐洲臺灣醫療論壇」,強化醫療體系韌性
健康台灣再出擊!前後任副總統力挺「歐洲臺灣醫療論壇」,強化醫療體系韌性
 肺炎鏈球菌恐致小寶貝肺炎、腦膜炎!20價肺鏈疫苗如「隱形盔甲」,提供保護力
肺炎鏈球菌恐致小寶貝肺炎、腦膜炎!20價肺鏈疫苗如「隱形盔甲」,提供保護力








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
