一名曾經腦中風5次的85歲高齡老婦,突然因嚴重腹絞痛被送醫急診,經電腦斷層檢查後,發現是心臟血管之血栓跑到小腸造成「腸中風」,由於腸部缺血導致大小腸即將壞死,所幸患者病發後24小時內就緊急進行動脈微創支架手術,終於搶回一命。
嘉義大林慈濟醫院一般外科醫師尹文耀表示,腸中風的運轉機制是腸動脈硬化後血管狹窄、形成血栓,造成腸子血液無法循環,導致腹膜炎和整個腸子壞死,其所造成的腹痛容易和胃穿孔、盲腸炎等病症混淆,判斷不易,但治療關鍵卻在於把握病發後的24小時黃金時間。幸運的是,該名高齡患者因5年前曾因腸中風進行過支架手術的病史,有助於醫師及時判斷出腸中風病症復發,並在黃金救援時間內進行導管支架手術,打通腸器官被阻塞的動脈。
尹文耀表示,腸中風好發在50~60歲左右的三高族群,該位85歲高齡病患因年紀大、動脈老化,平日未能妥善控制高血壓和糖尿病、心律不整,曾於1年半間中風高達5次,動脈血管阻塞的情況嚴重。
血管外科醫師張兼華表示,老婦此次腹痛起因於上腸系膜動脈阻塞,腸黏膜因腸子缺血而腫脹、表面滲血,因擔心手術切除患部會增加死亡率,所以結合心導管和動脈微創支架手術,從左手肱動脈進入經胸主動脈到上腸系膜動脈放置支架,並在較上方的阻塞處,再多放一個支架,使腸子血流恢復正常。患者在術後沒有再出血、解血便,代謝性酸中毒的情況也改善,術後兩週內的進食量已經達到每天正常的需求。不過,因本身有心律不整及動脈硬化嚴重的症狀,未來必須定期檢查調整抗凝血藥物,避免心臟再形成血栓引發中風。
尹文耀建議,腸中風好發於三高族群,患者應留心控制並定期做心臟檢查,有肚子痛但腹部柔軟的情況時要趕快就醫,避免遺憾發生。


 心支架術後再血塞!老翁急性發作險喪命
心支架術後再血塞!老翁急性發作險喪命
 高難度!胸腹主動脈瘤支架手術危險性高
高難度!胸腹主動脈瘤支架手術危險性高
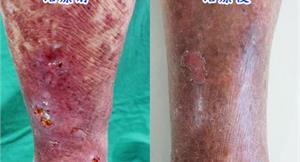 錯誤治療!靜脈曲張惡化腳潰爛
錯誤治療!靜脈曲張惡化腳潰爛
 吸掉一整瓶短效支氣管擴張劑,發作竟呼吸衰竭?氣喘男不規律用藥險喪命
吸掉一整瓶短效支氣管擴張劑,發作竟呼吸衰竭?氣喘男不規律用藥險喪命
 小五生跌倒門牙掉,父靠「這1招」應急救牙?醫:黃金30分鐘是關鍵
小五生跌倒門牙掉,父靠「這1招」應急救牙?醫:黃金30分鐘是關鍵
 要不要割包皮?會影響性功能嗎?醫揭:割包皮好處、破解3大常見疑問
要不要割包皮?會影響性功能嗎?醫揭:割包皮好處、破解3大常見疑問








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
