转移性大肠直肠癌肝切除,可大幅提高存活率。医生指出,对于无法完整肝切除的患者,目前治疗趋势是先用传统化学治疗加上标靶治疗,俟肿瘤缩小后再予以2阶段切除肝脏,可让转移性肠癌患者重拾生命希望。
成功大学附设医院外科部一般外科主治医生周宗庆指出,台湾人大肠癌发生率高居全球之冠,平均每35.1分钟就会增加1名新病例,也是目前台湾癌症发生率榜首,而死亡率仅次于肺癌与肝癌位居第3位。
转移性肠癌 切肝存活逾5成
事实上,多数肠癌病人是可以早期发现切除,但其中仍有2成至5成的病人发现时已多属晚期,而肝脏是大肠直肠癌最常见的转移位置,14%至20%病患于诊断大肠直肠癌时同时就合并肝转移,而约1/3病患之后才转移至肝脏。
对于转移性肠癌病患,若仅给予优化学治疗其5年存活率仅达10%至11%。但对于仅局限于肝脏转移病患进行病灶切除,则可将存活率提高至24%至58%。而对不能切肝的患者,目前治疗趋势是先用传统化学治疗加上标靶药物,等到肿瘤缩小后,再予以多次切除肝脏。
周宗庆医生强调,以台湾每年超过8000位大肠癌新病患计算,1年中就会增加1000位以上的大肠癌肝转移病患。即便转移数量很多,若能手术清除干净,对病人存活有绝对的帮助,但前提是必须保留足够的剩余肝体积与功能,否则病人最后仍会死于术后肝衰竭。
另外,早期的肝转移并没有症状,除非到末期才会发生黄疸、腹水、发烧、体重减轻等症状,而此时能接受手术的机会就很低了,所以患者千万不要以为没有症状,就可以不需要做进一步检查,尤其在大肠癌已经切除的病人,更不要认为可以高枕无忧了。
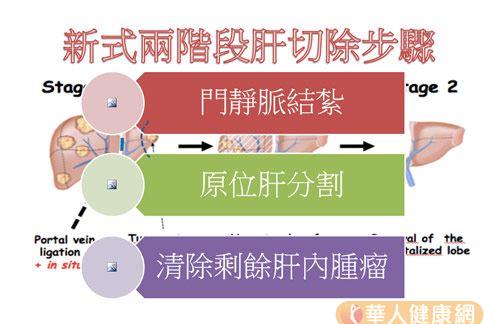
2阶段切肝术 可增存活机会
关于转移性肠癌肝切除,目前成大医院采用新式2阶段切肝手术(ALPPS),应用于原发肝癌与各种转移性肝肿瘤,于第1阶段手术中加入活体肝脏移植技巧,加上原位肝脏分割;临床发现,病患接受完第1阶段手术后,均能有效且快速让剩余肝脏体积增生,在经过平均9天后接受并完成第2阶段手术。
成大医院自2013年7月起,将此新式2阶段切肝手术策略应用于术前评估剩余肝体积与功能不足之病患,迄今总共顺利完成13例大肠癌肝转移个案,无病患因术后肝衰竭而死亡。由于追踪时间不够久,其长期存活效益仍有待观察与分析。但总体而言,这种手术新策略提供了广泛性肝转移病患切除病灶的最后一丝希望。


 腸癌只找嗜肉族?茹素20年轉移性腸癌上身
腸癌只找嗜肉族?茹素20年轉移性腸癌上身
 轉移性腸癌新契機!放射栓塞+化療
轉移性腸癌新契機!放射栓塞+化療
 口服治轉移性腸癌 效果好銜接性佳
口服治轉移性腸癌 效果好銜接性佳
 成人疫苗接種率不足,隱藏健康風險!《成人疫苗接種手冊》問世,邁向全齡免疫新階段
成人疫苗接種率不足,隱藏健康風險!《成人疫苗接種手冊》問世,邁向全齡免疫新階段
 白衣天使美妙歌喉被聽見!馬偕「護理之星」歌唱比賽綻放才華光芒
白衣天使美妙歌喉被聽見!馬偕「護理之星」歌唱比賽綻放才華光芒
 精準治療局部型攝護腺癌,北榮引進「奈米刀」治療,具備4大特色!
精準治療局部型攝護腺癌,北榮引進「奈米刀」治療,具備4大特色!








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
