不具專一性,難以確診
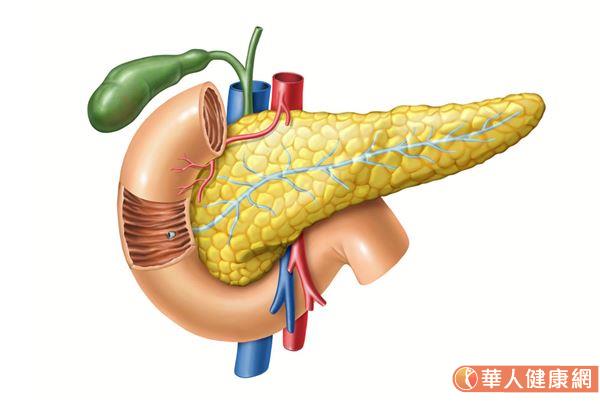
如果是屬於神經內分泌腫瘤的話,它的症狀有可能比一般腫瘤症狀來得多變化,不過也可能不是所有內分泌都會產生,而是腫瘤所在位置的內分泌,或是它影響哪一種內分泌,才會引起某些臨床症狀,所以它的症狀可能有很多,但並不是每個人都會有症狀,而是視那個癌症涵蓋的內分泌是什麼東西。但也有可能一部分病人是功能性產生臨床症狀,而有些為非功能性,例如有些人是胰島素癌,可是他並沒有分泌過多胰島素,不會有低血糖的問題,就只是一顆瘤。
由於這些症狀都很難預測,具有非專一性的特點,難以區分,但要提醒大家,不管是醫護人員或是民眾,心裡要有這個判斷:「我是不是有可能罹患神經內分泌腫瘤?」如果心裡沒有想過這個疾病的話,就很容易忽略它。
這也是為什麼很多民眾就醫之後會問:「我有沒有可能是神經內分泌腫瘤?」我們常常會回答:「這個還不知道,但我幫你做個評估篩檢及檢查,排除這些問題。」因為症狀真的太多,且不具有專一性,症狀不容易分辨。
這個疾病特別的原因也在於此,神經內分泌腫瘤雖然不容易被發現,可是當病人在就診的過程中,對醫生來講,他必須要對病人的病程有相當程度瞭解,並且必須有相關的專業,透過病人的敘述抽絲剝繭,才能判斷出神經內分泌腫瘤的診療方向,因此醫生需要耗費相當程度的心力投入;對病人來說,這個疾病的歷程從就診到確診,可能耗費數年的時間,對他/她除了身體症狀的不適外,不確定性與漫長的求診過程,也是一種心力交瘁。
戰勝臨床案例
˙醫師的警覺心,讓病患搶占治病先機
我母親是神經內分泌腫瘤的病患,因為長期感到肛門口附近極為不適,也有腹瀉、臉潮紅等症狀,曾經懷疑是否為停經症候群,因此到婦科尋求醫師的協助。
經過檢查之後,都沒有發現任何異狀,但症狀反反覆覆地持續著。
因為持續性腹瀉,已經嚴重影響她的生活品質,因此到醫院做了大NET腸鏡檢查,竟意外發現有一顆兩公分的瘜肉。
「這顆瘜肉偏硬,與一般瘜肉不一樣,有可能是神經內分泌腫瘤。」當時的腸胃科陳鵬仁醫師是神經內分泌腫瘤專家,擁有相當豐富的臨床經驗,於是高度懷疑可能是罹患了「神經內分泌腫瘤」。
當下做了內視鏡檢查,以及配合新式免開刀的內視鏡黏膜下剝離術,其主要方法是醫師以內視鏡引導,運用先進的內視鏡電刀切除黏膜上的癌細胞,如此一來,身上不會留下任何傷口,也不必剖腹切腸,就可以直接將病人的腫瘤從底部整個挖除。
如果當時陳鵬仁醫師沒有立即警覺到可能是神經內分泌腫瘤,而是當作一般瘜肉處理,可能只會把上半部的瘜肉切掉,並不會徹底根除;但神經內分泌腫瘤是向下扎根,若沒有將整個腫塊從底部挖除,很容易錯失早期發現與治療的先機。
術後數週後,症狀也逐漸改善,不再有臉潮紅、反覆腹瀉的情況,如今已經過了十年,目前仍穩定追蹤中。
本文出自博思智庫《戰勝神經內分泌腫瘤:全方位的積極治療、緩和醫療及心理照護》一書

 別再說抖腳不雅觀!學會正確「抖法」有3大好處,還能幫助緩和膝蓋疼痛
別再說抖腳不雅觀!學會正確「抖法」有3大好處,還能幫助緩和膝蓋疼痛
 更年期大騷包?發熱出汗快抓狂!中醫:喝百合山藥蓮藕露,改善夜間盜汗
更年期大騷包?發熱出汗快抓狂!中醫:喝百合山藥蓮藕露,改善夜間盜汗
 薑黃不是只有減肥、降血脂!研究:薑黃萃取物能有效緩解膝關節疼痛
薑黃不是只有減肥、降血脂!研究:薑黃萃取物能有效緩解膝關節疼痛








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
