脂肪肝是健檢報告中常見出現赤字的項目,發現自己有脂肪肝需要緊張嗎?脂肪肝屬於內臟脂肪,甚至比體重更能真實反映肥胖狀況,事實上,包括肥胖、酗酒與胰島素抗性等,都是脂肪肝的主要成因。尤其要注意,如果脂肪肝控制不佳,可能會有肝臟病變,像是惡化為容易忽略的「失代償」性肝硬化,進而會引發肝癌;脂肪肝還可能釀成心血管疾病,以及其他癌症等併發症的風險!(影音/攝影鄭名峻、江旻駿、宋美瑤)
每10人就有3~4人罹患脂肪肝,脂肪肝就是台語俗稱的「肝包油」
一般大約每10人就有3~4人罹患脂肪肝,脂肪肝已經是現在的國民病!什麼是脂肪肝(Fatty liver) 呢?為什麼有脂肪肝必需擔心肝癌也恐上身呢?台北慈濟醫院胃腸肝膽科主治醫師王嘉齊表示,脂肪肝就是台語俗稱的「肝包油」,什麼是:「肝包油」呢?舉例來說,我們在享受法式大餐的時候,桌上有一種很高級的珍饈,就是鵝肝醬,鵝肝正是因為肝臟裡塞滿了脂肪,所以在大啖肥美的鵝肝醬時,其實就是吃鵝的脂肪肝。此外,像是吃雞肝、鴨肝等,也是同樣的道理。
過多脂肪會使肝臟持續受損發炎,啟動肝纖維化機制,惡化為肝硬化、肝癌
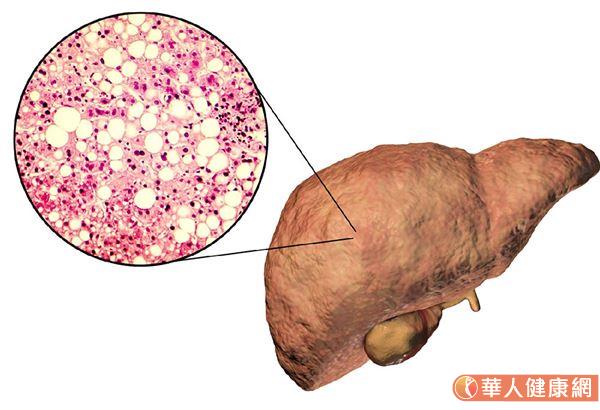
脂肪肝的定義是指:脂肪在肝臟過度的堆積,雖然肝臟本來就會囤積些許脂肪,不過,如果肝臟所囤積的脂肪(主要是三酸甘油酯)重量超過全肝臟重量的5%,或肝切片在顯微鏡下看到發炎合併空泡狀,即定義為脂肪肝炎。令人擔心若狀況沒有改善,過多脂肪就會阻礙肝臟的解毒的功能,導致毒素累積在體內,一旦肝臟持續受損發炎,會啟動肝纖維化機制,惡化為肝硬化、肝癌,走上「肝癌三部曲」命運!
根據衛福部公布107年國人10大癌症死因,其中發生率最高、排名第二的就是肝癌。肝癌除了與B肝、C肝息息相關,也與罹患「非酒精性脂肪性肝炎」人數不斷增加成正相關。非酒精性脂肪肝病人,有1到3成會進入非酒精性脂肪性肝炎,其中有1到2成會演變成肝硬化,在未來10~20年導致肝癌。
造成脂肪肝的原因很多,最主要的是肥胖、第二是胰島素抗性
究竟脂肪肝是怎麼造成的?元凶有哪一些呢?常聽人說:「脂肪肝是吃出來的」,王嘉齊醫師表示,造成脂肪肝的原因很多,最主要的成因即是肥胖、第二最重要機轉是胰島素抗性,糖尿病的成因也是胰島素抗性引起,還有新陳代謝症候群主要成因也是胰島素抗性。血液葡萄糖需要胰島素幫忙才能進入細胞提供能量,胰島素阻抗就是細胞對胰島素敏感度變差 ,血液葡萄糖不容易進入細胞內,身體代謝就會出問題。
脂肪肝成因還包括「三高」:血脂肪高(三酸甘油脂高)堆積在肝臟,就容易有脂肪肝;血壓高也是新陳代謝症候群中很重要因素,新陳代謝症候群的第一個原因即肥胖,我們知道肥胖屬於中廣型身材的人,可能同時也有三高問題,而構成新陳代謝症候群。至於,如何看病人可能是新陳代謝症候群?從腰圍即可看出來,台灣男性腰圖超過90公分,女生超過80公分。這一些人本身就有中廣身材,比較可能有代謝症候群,他們本身多半有肥胖問題,就可能同時合併一些代謝方面的問題。所以三高包括:血糖、血脂肪、血壓,都是與代謝症候群息息相關。
另外,脂肪肝的成因還包括:酗酒(會引起酒精性肝臟疾病)、病毒性肝炎(合併脂肪肝的風險增加,特別是基因型第三型(genotype 3)C型肝炎病毒),以及藥物、內分泌異常、急性妊娠性脂肪肝等疾病。如果男生每天喝酒超過30克,女生每天超過20克,喝酒量、頻率有超過,就可能導致酒精性的肝病。在酒精性的肝病中,最常見的就是脂肪肝,也會引起酒精性肝炎,甚至肝硬化,最後導致肝癌。而臨床上發現慢性C型肝炎病人有脂肪肝的比例達40~85%,甚至是B型肝炎病人脂肪肝病例的兩倍。
還有孕婦是一個非常少見脂肪肝的特殊疾病,一 般脂肪肝的脂肪是大顆粒,但是脂肪小顆粒的脂肪肝偶爾可以看到,有人在懷孕後期會出現「懷孕相關型的脂肪肝」,可能嚴重的時候會有黃疸(黃疸症),甚至肝衰竭,也有可能死亡。如果發現要儘早引產,母體也才能恢復。
非酒精性脂肪肝疾病有新的名詞─代謝相關的脂肪肝病,此病與吃出來的有關係
若將病毒性肝炎及酒癮等因素排除,因其他代謝因子引起的脂肪肝,則通稱為「非酒精性脂肪肝疾病」,已成為最普遍的肝疾病,其實,現在有新的名詞─代謝相關的脂肪肝病,此病即與吃出來的有關係。像是愛吃甜食、澱粉,吃的熱量過高,或因過多油脂會轉換成三酸甘油酯,累積在身體細胞器官,就容易形成肥胖,引起代謝性脂肪肝。
有一些藥物也可能引起脂肪肝,包括:心律不整、荷爾蒙、類固醇、部分抗生素等藥物,也會引起脂肪肝。以及本身有一些疾病像是有睡眠呼吸中止症的人,大部份也有肥胖問題,睡眠呼吸中止可能缺氧導致發炎反應,因而導致脂肪肝,都需要特別注意。
脂肪肝主要症狀:右上腹不舒服、食慾不振、疲倦乏力、皮膚暗沈(黃疸)
如何知道自己有脂肪肝?除了健檢報告數字之外,脂肪肝會有症狀可及早發現嗎? 一般人都認為「肝臟是沈默的器官」,王嘉齊醫師表示,大部份脂肪肝病人沒有特別症狀,只有少許的人右上腹有一點脹脹不舒服。事實上,肝臟構造很特別,雖然,肝臟本身沒有神經,但是,肝臟表皮那一層膜是有神經的,如果肝臟腫大撐大到包膜時,就會感覺右上腹不舒服。另外,有脂肪肝的人也比較會有食慾不振、疲倦乏力等現象。
尤其要注意,嚴重脂肪肝仍有機率演變成肝硬化。早期肝硬化,也就是臨床上所說的代償性肝硬化;若病情惡化,進入B級中期甚至於C級,即進入「失代償」性肝硬化。失代償性肝硬化病患會出現疲倦、虛弱、食慾不振、體重減輕、腹痛等症狀;病情嚴重者甚至會出現下肢水腫、腹水、黃疸、皮膚搔癢、瘀青出血、肝昏迷等併發症。
所謂「黃疸症」這一種症狀是很嚴重的,黃疸症的人會引起皮膚、眼白也變黃色,還有小便解出來如紅茶色,有的病人以為是血尿,其實是黃疸引起的,體重也有可能減輕,那就非常嚴重了。因為一般擔心的是腫瘤引起的體重減輕,如果肝硬化反而肚子會有腹水,不一定體重會顯現出來。一般所說的「代償」是指肝臟功能夠用,人體構造很特別,雖然肝臟有一個,但是只要20~30%肝細胞還可以產生功能,就夠人用了。
人體的構造預留了很多空間給你,但是等到連基本功能都無法維持時,表示70~80%都已經不能用了,就叫「失代償」,此時病人就會出現黃疸、腹水,毒素無法排除,甚至可能肝昏迷。
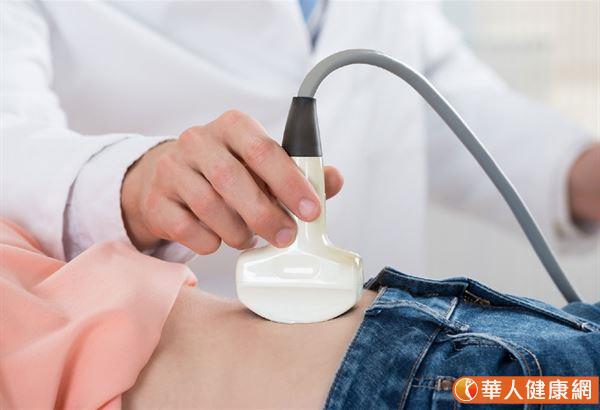
診斷脂肪肝有許多利器 腹部超音波檢查可初步判斷
診斷脂肪肝的方式已經有許多利器,一般經由腹部超音波檢查初步判斷,會依據肝回音是否變白、變亮,一般在超音波下將脂肪肝分為輕、中、重度三種程度。而電腦斷層CT,可分辨出肝的脂肪浸潤情況;以及有核磁共振MRI檢測人體組織內化學成分的新儀器,目前可用來檢測及定量脂肪肝。雖然,腹部超音波、電腦斷層掃描及核磁共振檢查均可以診斷脂肪肝,但目前只有肝組織切片可以分辨並正確評估肝炎,以及纖維化的嚴重情況。至於轉胺梅GOT、GPT的高低無法判別是否有脂性肝炎,甚至部分脂肪肝患者,其肝功能檢查完全正常。
普遍常見的非酒精性脂肪肝,在顯微鏡下,簡單可以分類為兩大類:其中一類是單純脂肪肝,這一類病人相對不會這麼嚴重,進展不會太快。另外一大類,佔20%,除了有脂肪之外,還有發炎現象,我們叫脂肪肝炎,容易肝纖維化、肝硬化而發生癌症。所以,有時需要切片才能確定為脂肪肝炎,這一類人特別需要治療,很有可能進展快,未來在日常就需要積極治療。
揪出肝纖維化:抽血可檢測「肝纖維化指數」
現在,談到切片病人會害怕,所以希望在臨床上先找出危險的這一類人,要及早揪出來,並且治療預防。所以現在有抽血可檢測「肝纖維化指數」(Fibrosis 4 Score,簡稱FIB-4),如果指數高,就可推估可能有肝纖維化。「肝纖維化指數」非常重要,只要輸入抽血報告中的血小板與肝功能指數ALT(GPT)、AST(GOT),再加上年齡及可測出肝臟軟硬度,可以換算知道肝纖維化是否嚴重。
另外,現在還有肝纖維掃描機,許多患者都會問:「我的肝纖維化厲害嗎?」因為超音波無法看出肝纖維化,只能看出肝硬化。所以,現在肝纖維掃描機可直接測肝臟硬度,此儀器像超音波,藉由振動知道肝纖維化的程度,同樣可以預估是否是需要積極治療的患者。
●腹部超音波:
脂肪肝在腹超音波下的表現是肝回音變白、變亮。並且肝臟回音與腎臟皮質回音有明顯的對比。一般在超音波下,將脂肪肝分為輕、中、重度三種程度。
●電腦斷層CT:
電腦斷層影像上也可分辨出肝的脂肪浸潤情況。
●核磁共振MRI:
對軟組織的對比非常強,利用共振原理能讓脂肪、血管現形。核磁共振頻譜儀(MRS)是一種無創檢測人體組織內化學成分的新儀器,目前可用來檢測及定量脂肪肝,缺點是費用昂貴。
●肝臟切片:
診斷脂肪肝最標準的診斷方法,缺點是侵入性且有少許的風險。
●血液生化檢查:
肝生化檢查,包括GOT、GPT、GGT、膽紅素等,數值有異常,只能表示病患的肝有問題。但是,部分脂肪肝患者,其肝功能檢查完全正常。
脂肪肝併發症有3條路線發展,排名第一的是心血管
脂肪肝為什麼愈來愈受到重視?第一,現在飲食西化,肥胖的人多、運動少,脂肪肝會增多。第二,醫學研究也發現,脂肪肝患者的壽命一般比正常人縮短很多,輕度脂肪肝也是要注意,特別是中重度。
脂肪肝的併發症,主要擔心有3條路線發展,包括:排名第一的是心血管,還有其他癌症,以及肝本身相關的併發症如肝硬化和肝癌等。台北慈濟醫院曾經透過健康檢查中心的資料分析發現,在腹部超音波下,如屬於中重度脂肪肝,甚至抽血檢驗肝功能指數有異常上升,這一類病人併發心血管風險比較高,例如:心肌梗塞、腦中風。
至於,非酒精性脂肪肝患者長期追蹤會增加罹癌的風險,除了肝癌之外,還包括胃癌、胰臟癌、大腸癌和食道癌等。此外,如果脂肪肝未控制好,也可能會形成肝纖維化,而走上「肝炎→肝硬化→肝癌」三部曲的命運。
醫師:脂肪肝有機會逆轉!要先確認病因
脂肪肝有藥醫嗎?有機會逆轉嗎?王嘉劑醫師表示,其實脂肪肝有機會逆轉,但是要先確認病因。儘管目前脂肪肝並沒有特效藥,在眾多臨床試驗的脂肪肝炎藥物中,有一大類藥物是糖尿病的用藥,或是改善胰島素抗性的藥物。有一些研究發現,似乎有一些藥物可能對治療脂肪肝有幫助,不過,注意可能會有副作用。所以,用藥仍然必需先諮詢專業醫師。
在脂肪肝的治療方面,最重要的是靠生活習慣包括飲食與運動等調整,飲食控制及有氧運動,是目前較有效也是首選治療。以下是日常保養5要訣,大家不妨學起來:
【脂肪肝日常保養5要訣】:
要訣一/飲食篇:
避免攝取過多碳水化合物、高油脂食物;還有避免精緻食物吃太多,血糖會馬上升高,刺激人體產生胰島素分泌,降低血糖維持衡定,久了會產生胰島素抗性,形成脂肪肝。
要訣二/運動篇:
無論是有氧運動或肌力訓練,對於逆轉或預防脂肪肝都有幫助。重量訓練也能燃燒脂肪。運動要持續維持「333原則」:一週運動3次,每次30分鐘,每次心跳強度達每分鐘130以上。
要訣三/減重篇:
如果是肥胖引起的脂肪肝需要減重,如果減少體重的5%,脂肪肝情況可以改善;如果減少體重的10 %,肝纖維化可改善,甚至脂肪肝都會消失。但是,減重速度不能過快,要採漸近方式,減重太快反而會加重脂肪肝或肝纖維化。
要訣四/戒酒篇:
因酗酒引起脂肪肝就必需戒酒。男生每天勿逾30克、女生勿逾20克。喝酒過量可能導致酒精性的肝病,酒精性的肝病中最常見的是脂肪肝,也會引起酒精性肝炎,甚至肝硬化、肝癌。
要訣五/定期檢查:
患有脂肪肝,一定要進行定期的檢查與追蹤;建議至少每年抽血測肝功能、肝癌標記和做超音波;如果已經合併肝硬化,應該至少每6個月檢查一次。
至於治療方面包括藥物與手術部份,其實,目前並沒有直接治療脂肪肝的藥物,但是全世界有許多脂肪肝炎治療藥物,正在進行藥物臨床試驗。針對脂肪肝的治療,需要依據引起的主要成因對症下藥,以下是幾個主要使用的藥物:
脂肪肝的藥物與手術治療
1.過氧化物酶體增殖物活化受體( PPARs):
Thiazolidineiones,像是Pioglitazone和Rosiglitazone對於肝臟、骨骼肌及脂肪等組織中的PPAR-γ細胞核接受體有活化作用,進而改善胰島素抗性。此類藥物對NASH患者的脂肪堆積及發炎均有改善效果。此類藥物副作用會水腫,可能造成心臟衰竭、膀胱癌。
2.類升糖素胜肽-1(GLP-1):
類似物可增加胰島素分泌並減少昇糖素分泌,第二期臨床試驗可改善肝細胞之脂肪堆積。
3.維生素E:
每天800國際標準單位維他命E對非糖尿病患的脂肪肝炎有幫助。但會增加男性攝護腺癌風險。
4.手術:
肥胖且BMI大於35的病患,進行減肥手術,對脂肪肝炎改善會有幫助。
【脂肪肝常見3大迷思】
對於脂肪肝仍然存有不少迷思,以下是常見3大迷思:
迷思一/瘦子也會有脂肪肝嗎?
脂肪肝不是肥胖者的專利,瘦子同樣會有,肥胖與脂肪肝的影響,只是其中之一,有時看到瘦瘦的人本身沒有酗酒,也沒有遺傳的關係。王嘉齊醫師分享,台北慈濟醫院曾經有收集健檢患者,將有糖尿病、肥胖的人排除之後,觀察瘦瘦的人當中有脂肪肝與沒有脂肪肝到底有什麼差異?最後發現,所有抽血唯一有顯著差異在於:HDL好的膽固醇,結論是:好的膽固醇不但能保護心臟,也可以保護肝臟。一般來說,瘦的人只是罹患脂肪肝的機率會低一點。
迷思二/熬夜與「爆肝」有關嗎?熬夜會引起脂肪肝嗎?
並不是直接關係,但是有間接的可能性。「爆肝」是一般人常說的說法,醫學名詞是「猛爆性肝炎」,台灣有一半以上的猛爆性肝炎患者,都是因為B肝、C肝等病毒性肝炎。或是自體免疫性疾病,或是部份藥物引起。熬夜可能跟脂肪肝有一點關係,但是証據不多。
迷思三/吃素的人不會有脂肪肝?
吃素的人罹患脂肪肝的機率低,但是仍然有10%~20%的機率,提醒吃素的人蛋白質攝取要增加,如果不足也會容易導致脂蛋白合成減少,肝細胞脂肪轉運障礙,反而會引發或加重脂肪肝,導致肝硬化、肝癌風險出現。
隨時都能輕鬆聽:( https://sndn.link/top1health/daWH9W)







 眼睛也會感冒?飛蚊症像咳嗽難治?陳瑩山:人人必經玻璃體「更年期」恐害失明
眼睛也會感冒?飛蚊症像咳嗽難治?陳瑩山:人人必經玻璃體「更年期」恐害失明
 真假?維生素D能抑制新冠肺炎?藥師:3大捷徑補充,增強免疫力、防病毒感染
真假?維生素D能抑制新冠肺炎?藥師:3大捷徑補充,增強免疫力、防病毒感染
 失眠害憂鬱、代謝慢、自律神經失調!睡前做腹式呼吸、戒咖啡因5大秘訣助好眠
失眠害憂鬱、代謝慢、自律神經失調!睡前做腹式呼吸、戒咖啡因5大秘訣助好眠
 與死神搶人!新光醫院24小時救回8名心肌梗塞患者!醫籲:嚴控低密度膽固醇保命
與死神搶人!新光醫院24小時救回8名心肌梗塞患者!醫籲:嚴控低密度膽固醇保命
 高三生罹亞斯伯格症、重度憂鬱險輕生!rTMS整合療法助順利錄取頂尖名校
高三生罹亞斯伯格症、重度憂鬱險輕生!rTMS整合療法助順利錄取頂尖名校
 「安鼠之亂」滅鼠藥有效嗎?鼠患竟與脂漏性皮膚炎有著驚人的科學連結
「安鼠之亂」滅鼠藥有效嗎?鼠患竟與脂漏性皮膚炎有著驚人的科學連結








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
