慢性腎臟病成為新國病,全台患者突破200萬人,換算每8人就有1人腎病變,更在112年國人十大死因中高居第10名,為了強化照護策略與精準檢測,腎臟科權威醫師與學者齊聚分享最新研究趨勢。專家們依據實證醫學,深入分析腎病改善對策與現況,也提出更快速便利的檢測方式,輔助評估後續照護策略。
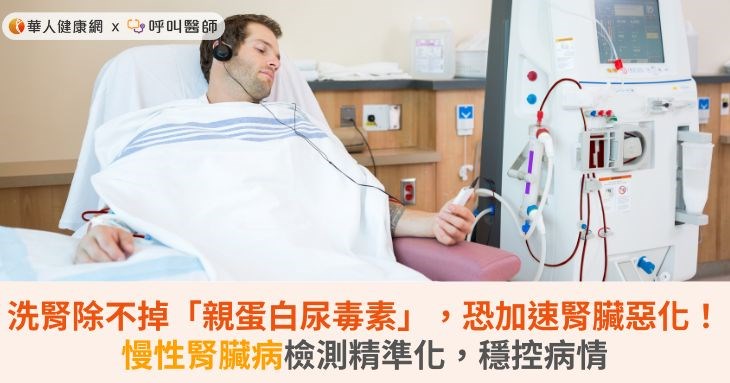
根據《2023腎病年報》統計,全台透析總人數逼近9萬人大關,其中超過6成7的患者同時罹患高血壓,而心血管疾病的共病比例,也高達4成3,如何減緩腎功能惡化,成為照護重要關鍵。東港安泰醫院腎臟內科醫師劉文治指出,目前洗腎無法有效清除親蛋白腎(尿)毒素,患者因為腎功能不佳持續堆積,久了會造成全身發炎反應,不只加速腎臟惡化,還會增加心血管風險與死亡率,毒性不亞於磷,更需要被正視和注意。
因此得從產生源頭下手,「先顧好腸道環境、改善微菌叢生態,增加好菌與減少壞菌滋生,才能避免飲食中的蛋白質在腸道分解為胺基酸後,被壞菌和肝臟進一步代謝,形成親蛋白腎(尿)毒素(protein-bound uremic toxins, PBUTs)。」另外,多吃富含膳食纖維的蔬食,搭配低蛋白攝取,也能降低腎(尿)毒素產生。
腸道健康與腎臟照護息息相關,「腸腎軸」(gut-kidney axis)概念漸獲醫界重視,其中腸道微菌叢失衡,是致病機轉中的惡化條件之一。雖然益生菌可作為腸道保健,但臺北醫學大學腎臟內科教授方德昭強調,並非每種益生菌都有助於腎病照護,「就連同一菌種的不同菌株,效果也不盡相同。」目前國內已有具備調節親蛋白腎(尿)毒素的專利乳酸菌製劑,並完成洗腎患者前瞻隨機對照雙盲的嚴謹人體試驗,建議患者服用相關保健品,務必諮詢醫師或營養師,切勿相信媒體或網路上誇大療效的產品。
慢性腎臟病初期症狀並不明顯,如果未能及時診斷,將錯失治療時機!傳統的腎功能檢測,以血中的肌酸酐(Creatinine)和尿素氮(BUN)為指標,但兩者影響數值的狀況較多,仍有其侷限性,因此臨床研究還會以親蛋白類別的「硫酸吲哚酚」(indoxyl sulfate, IS)濃度來做判斷,協助預測慢性腎臟病的病情發展程度。只是相關檢測工具非常少,過往得靠精密儀器,現在開發出更快速便利的體外診斷試劑,不只敏感度和特異性高,還能依照數值判讀腎臟損傷風險,同時可作為長期監控,追蹤患者治療的改善狀況。
隨著親蛋白腎(尿)毒素的相關研究越來越多,偉喬生醫董事長莊詠鈞認為,搭配新的檢測模式介入,能對慢性腎臟病更全面評估,協助患者監控管理治療過程,解決臨床遇到的困境。童綜合醫院腎臟內科主任林柏松也分享,尤其腎友大多都有三高等慢性疾病,共病情況相對複雜,隨著慢性腎臟病檢測朝向精準化邁進,透過結合傳統指標,加上新型腎(尿)毒素生物標記,能幫助醫師迅速掌握治療成效,更穩定控制病情。未來可望再搭配腸道菌叢檢測等方法多管齊下,利用高通量篩檢、免疫分析平台,甚至是AI人工智慧等技術,實現慢性腎臟病早期診斷、區分高低風險和預後評估的目標。


 長期胃食道逆流恐增食道癌風險!簡鈺樺營養師:預防胃食道逆流7要訣
長期胃食道逆流恐增食道癌風險!簡鈺樺營養師:預防胃食道逆流7要訣
 癌症化療後手腳麻木如何改善?賴睿昕中醫師:緩解手腳麻木5大解方
癌症化療後手腳麻木如何改善?賴睿昕中醫師:緩解手腳麻木5大解方
 尿尿會痛好像卡東西?小心尿路結石在作怪!侯玟伊營養師:正確喝水5大要訣
尿尿會痛好像卡東西?小心尿路結石在作怪!侯玟伊營養師:正確喝水5大要訣
 白衣天使美妙歌喉被聽見!馬偕「護理之星」歌唱比賽綻放才華光芒
白衣天使美妙歌喉被聽見!馬偕「護理之星」歌唱比賽綻放才華光芒
 成人疫苗接種率不足,隱藏健康風險!《成人疫苗接種手冊》問世,邁向全齡免疫新階段
成人疫苗接種率不足,隱藏健康風險!《成人疫苗接種手冊》問世,邁向全齡免疫新階段
 以為吃「事前藥」就穩了?男染「淋病」好崩潰…醫破除「事前藥」萬能迷思
以為吃「事前藥」就穩了?男染「淋病」好崩潰…醫破除「事前藥」萬能迷思








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
