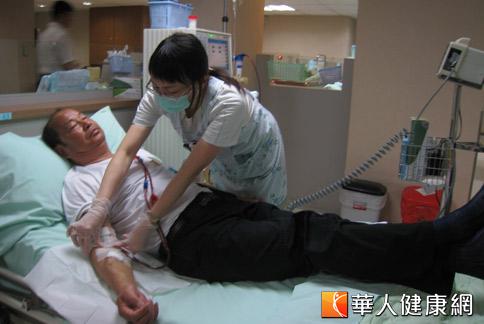
在台灣,腎炎、腎病症候群及腎病變為國人99年十大死因排名第10位,依據國家衛生研究院在2008年針對近50萬人的大型前瞻性世代研究發現,台灣罹患慢性腎臟性疾病的患者推估高達12%,全國約有2百多萬患者,但是知道自己罹患慢性腎臟病的人只有3.5%。
大千醫院腎臟內科主治醫師陳孟財醫師表示,腎臟病依程度嚴重性也有分期,根據腎功能可以分為5期,初期腎臟病患者通常不會有症狀,常於健康檢查或因為其他原因就醫才意外發現腎功能異常;此階段是治療腎臟病及延緩腎功能惡化的黃金時期,若能適時轉介至腎臟科門診追蹤治療,病情多能獲得控制。但患者常因為沒有症狀而未就醫,延誤及早治療的時機。
另外有些患者得知腎功能不好,不尋求正規的醫學治療,亂服用偏方,殊不知這些來路及成分不明的偏方,常有腎毒性反而會導致腎功能快速惡化,提早進入洗腎的階段。
陳孟財醫師表示,等到腎臟病進展到第4、5期時,患者才會漸漸出現症狀,包括倦怠、食慾不振、水腫、血壓高等。此時就醫大多為時已晚,但患者如果能夠和醫生配合,規則門診追蹤及服藥,還是能夠延緩進入洗腎的時間。
腎功能一旦惡化到達第5期並合併尿毒症狀,即末期腎病,此時腎臟幾乎已經完全喪失功能,得依賴腎臟替代療法才能維持生命,腎臟替代療法包括血液透析(即俗稱洗腎)、腹膜透析(即俗稱洗肚子)、腎移植;但是,國內仍以血液透析為主流。
對於腎臟病的治療,一樣要奉守「早期發現,早期治療」的原則。一旦發現腎功能異常,一定要盡早到腎臟專科門診就醫,配合醫生的治療,大多可以獲得控制;切記不要聽信偏方亂服成藥。即使進展到末期腎病,仍有腎臟替代療法可供選擇,切勿將末期腎病和絕症畫上等號,也不要視洗腎為畏途。

 冠全球!台灣慢性腎病盛行率發生率第一
冠全球!台灣慢性腎病盛行率發生率第一
 遠離洗腎命運!早發現「腎利」過好年
遠離洗腎命運!早發現「腎利」過好年
 破除洗腎魔咒 患者控制10年未洗腎
破除洗腎魔咒 患者控制10年未洗腎
 國人約8成陷入「亞健康」危機!營養學教授揭:代謝失衡是隱藏的「壞能量」
國人約8成陷入「亞健康」危機!營養學教授揭:代謝失衡是隱藏的「壞能量」
 牙齒缺太多,失智風險可能大幅提升!北榮最新研究:能好好咬東西,助守護大腦
牙齒缺太多,失智風險可能大幅提升!北榮最新研究:能好好咬東西,助守護大腦
 台灣透析盛行率、發生率為全球之首!厚生會籲政府啟動「國家級腎病防治政策」
台灣透析盛行率、發生率為全球之首!厚生會籲政府啟動「國家級腎病防治政策」








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
