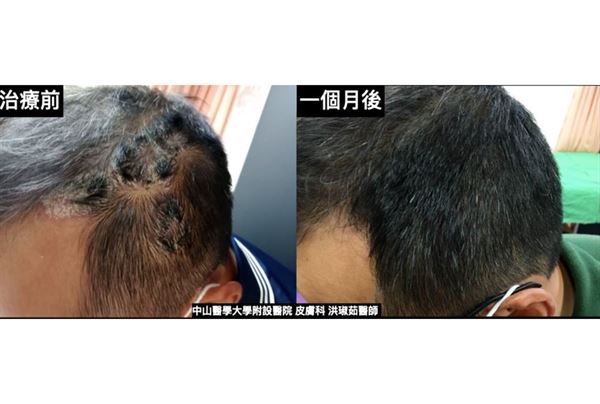
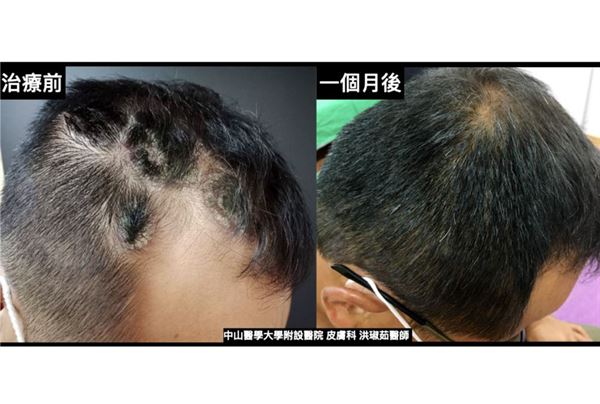
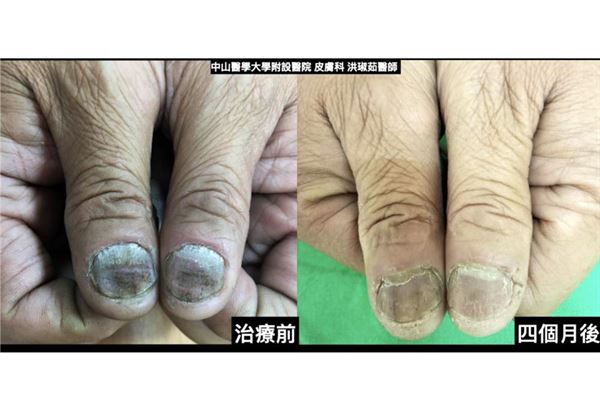
51歲何先生為公司老闆,日常工作常需和客戶有頻繁互動,但由於其乾癬病灶恰好集中在頭皮和指甲等外顯處,不僅常被客戶問及;更曾還被誤認是衛生習慣不良、感染癩痢頭,就連握手時也常被誤認是灰指甲,讓客戶敬而遠之。事實上,在其罹患乾癬的28年中,何先生不只一次為此造成的人際關係問題,而感到身心俱疲。
為了改善困擾其許久的乾癬問題,何先生起先尋求傳統療法,沒想到在使用口服和外用藥一年之後,症狀不進反退,於是轉而尋求皮膚科醫師協助。經中山醫學大學附設醫院皮膚科洪琡茹醫師評估後,考量患者需不定期往返兩岸,無法每週接受兩次以上紫外光照治療。又因肝功能異常而不適用免疫抑制劑,因此建議其接受最新生物製劑治療。
結果,效果十分顯著!何先生治療一個月後頭皮病灶便完全消失,四個月後甚至連指甲病灶都大幅改善。雖然何先生的療程無健保給付需自費,但是患者對於治療效果及就診頻率非常滿意,也推薦有類似症狀的病友應及早接受正統治療,以免花了冤枉錢和時間。
乾癬VS癩痢頭VS脂漏性皮膚炎,有何不同?皮膚科醫師解釋給你聽
但究竟乾癬和癩痢頭、脂漏性皮膚炎有何不同呢?中山醫學大學附設醫院皮膚科洪琡茹醫師表示,乾癬是一種皮膚發炎性疾病,病灶為界限明顯鮮紅色斑塊,並伴隨大量脫屑問題;而癩痢頭(癬)則是一種皮膚黴菌感染,不但會造成斷髮,更有一定的傳染性,兩者是完全不同的兩個疾病!
至於,脂漏性皮膚炎患者,則患處一般多集中在頭頸和臉部等部位,且即便病灶生長在頭部、頭皮也很少超過髮際線,通常身體也少有病灶;不像乾癬患者皮膚紅癢、脫屑問題常遍佈全身、頭皮病灶更常超越髮際線,也常合併指甲變形等問題。
不過,乾癬的成因究竟為何呢?洪琡茹醫師指出,除了遺傳之外和後天環境的刺激也有相當大的關係。比方說,感染、創傷、藥物、酒精、壓力等都可能誘發或導致乾癬病灶惡化,此外,生活作息不良、情緒憂鬱等,也是影響疾病嚴重程度的重要因素之一。
全台20萬乾癬患者僅有5萬人規律就醫!輕忽病症,小心全身性併發症上身
但值得注意的是,根據臨床統計全台灣罹患乾癬患者大約為20萬人,每年新增約3,000人,但其中僅有5萬名患者規律就醫!對此,洪琡茹醫師提醒,乾癬不只是皮膚上面的疾病,有30%的患者可能會合併關節腫脹和變形等問題;且罹患高血壓、糖尿病或心血管疾病的風險也會明顯升高。故其特別呼籲,有乾癬問題的民眾,務必養成定期至醫院門診追蹤,做好良好疾病控制的習慣,以杜絕上述併發症出現!
手掌大小簡易區分乾癬嚴重度 輕、中、重度臨床治療方式一次看懂!
至於,乾癬的臨床治療方式有哪些?洪琡茹醫師表示,乾癬的治療依病灶體表面積(Body Surface Area BSA)大小有不同治療方針。一個手掌微張的面積即為1 BSA,依BSA大小分為輕度(BSA<5)、中重度(BSA 5-10)、重度乾癬(BSA>10)三種類型。
一般來說,屬於輕度乾癬問題的朋友,可使用局部類固醇或維他命D藥膏擦拭;而中重度患者則需要加上全身紫外光照治療和免疫抑制劑;至於使用上述治療無效,以及重度乾癬患者則建議可選擇使用生物製劑治療。
除此之外,洪琡茹醫師也提到,在20年前,透過治療乾癬能夠清除病灶75%已是難得可貴。但隨著現代醫學不斷精進、日新月異,近期的生物製劑不僅已將治療目標訂在90%甚至100%;更兼具低副作用、不影響肝腎功能等優點,對乾癬患者是一大福音。
且近年來的研究更顯示,乾癬患者發病兩年內使用生物製劑,以及初次使用生物製劑的患者,治療至病灶完全消失後,甚至有8~10%的患者乾癬沒有再復發,這對於乾癬的病人來說,是一個非常重大的突破!而不同的生物製劑,在使用頻率上也會有所不同,一般可分為兩週一次到三個月一次不等,建議民眾可依需求諮詢醫師。
【醫師小叮嚀】:
最後,洪琡茹醫師也強調,乾癬病灶消失,甚至是長時間不復發,隨著治療方法和藥物的演進,已不再是遙不可及的事情。請病友們一定要重新再給自己一次機會,及早諮詢皮膚科醫師建議、接受正規的皮膚科治療與定期追蹤,自然有助成功擊敗乾癬問題,擺脫其長久以來的糾纏。


 愛吃蝦膽固醇易超標?營養師幫蝦子正名,高蛋白、低GI這些營養好處報你知
愛吃蝦膽固醇易超標?營養師幫蝦子正名,高蛋白、低GI這些營養好處報你知
 頭髮狂掉、動不動就覺得累?小心不是天冷、老化惹的禍,而是這疾病作祟…
頭髮狂掉、動不動就覺得累?小心不是天冷、老化惹的禍,而是這疾病作祟…
 霸王級寒流來襲!除了薑茶,名醫吳明珠教你吃對「自體發熱」,告別手腳冰冷
霸王級寒流來襲!除了薑茶,名醫吳明珠教你吃對「自體發熱」,告別手腳冰冷
 脊椎連開5次刀、灌骨水泥仍痛不欲生?6旬婦中醫針灸緩解疼痛、重新站起來
脊椎連開5次刀、灌骨水泥仍痛不欲生?6旬婦中醫針灸緩解疼痛、重新站起來
 全球首例!「大腸鏡 AI Agent」系統邁入更精準智慧內視鏡檢查新紀元
全球首例!「大腸鏡 AI Agent」系統邁入更精準智慧內視鏡檢查新紀元
 心導管檢查只能靠股動脈?必知4大併發症!醫揭:橈動脈通路4大優勢新選擇
心導管檢查只能靠股動脈?必知4大併發症!醫揭:橈動脈通路4大優勢新選擇








 闽公网安备 35020302001899号
闽公网安备 35020302001899号
