糖尿病一定都是高血糖惹的禍嗎?其實,低血糖也可能是隱藏殺手!糖尿病為國人2022年十大死因中位居第6位,每年近萬人因糖尿病死亡,根據國民健康署統計,全國約有200多萬名糖尿病的病友,且每年糖尿病人新增2萬5千名,低血糖恐引起急性併發症,成為無形殺手!
糖尿病的急性併發症,多與高血糖或低血糖相關
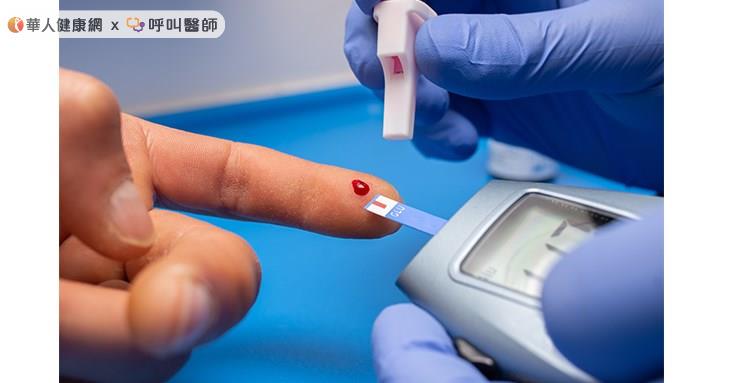
糖尿病的急性併發症,大多與高血糖或低血糖(測量血糖值<70mg/dl)相關,如高血糖造成酮酸血症、血糖高滲透壓昏迷。低血糖會引起心悸、躁動、昏迷、休克等。研究發現,曾發生低血糖者,在大血管併發症、小血管併發症或死亡率,都比不曾發生低血糖的人更高。所以糖尿病控制血糖時,特別要避免嚴重低血糖的發生。
牢記「量、吃、量、拉、呷飽未」5口訣
糖尿病患者應該如何控制血糖,避免高血糖或低血糖的情况發生?奇美醫院護理部內分泌新陳代謝科病房護理長陳淑娟指出,首先,護理師會在給予病人血糖藥的前後做好進食/消化評估與追蹤:運用方便記憶的標語「(藥前)量‧吃‧量‧拉;(藥後)呷飽未?」:
1.「量」血糖:測量血糖值時間點,有分成飯前測血糖值,或飯後2小時測量的血糖值。
2.「吃」東西:有進食之意願並已備好食物在旁邊。
3.飲食「量」:上一餐進食量是否小於之前的50%。
4.「拉」肚子:是否有腹瀉多於三次/當日。
5.「呷飽未」:在給藥後30分鐘要追蹤病人「吃飽未?」是否進食、及進食類別與量。
飲食狀況影響血糖變化,也是使用血糖藥物調整與否的重要參考。所以清楚病人飲食量是血糖控制的重要基石,也是需要病人與照顧者的參與才能做好的工作。
糖尿病整合照護,有效控制低血糖
護理師評估病人進食量改變、腹瀉多次或有不適症狀等,主動跟醫師討論後,醫師依據病況與飲食攝入量作為血糖藥物調整參考,或轉介糖尿病衛教師及營養師介入照護。首先要釐清發生低血糖的原因,讓病人及家屬知道如何處理低血糖,更重要的返家後預防低血糖發生之照護應注意事項:
1.要記住自己的低血糖症狀,以便及早發現低血糖並儘快處理。
2.無論使用口服或注射降血糖藥時,劑量要準確,且用藥後按時進食。
3.三餐需要定時定量。
4.運動前、後須先測量血糖,若是太低(120mg/dl以下)可吃些點心補充熱量。
5.生病時,如果食慾差,勤量血糖,建議此時三餐餐前及睡前要量血糖,藥物劑量需做調整,請與醫師或衛教師連絡。
6.外出時應該隨身攜帶糖果、餅乾以備低血糖時食用。
穩定血糖有方法,注意營養照護
奇美醫院營養師曾郁芳表示,營養照護要了解近期食慾狀況,以及平常飲食史,若是因疾病而食慾不佳,會與病人討論是否額外攝取營養補充品,以補足熱量(糖尿營養配方1罐大約有25至30公克醣類,相當於半碗白飯);若是低血糖常發生,須注意發生低血糖時間點,如評估非飲食攝取量問題,需與醫師討論是否調整血糖用藥;除此之外也會衛教病人醣類食物以及份數概念。
血糖管理是日常生活一部分,在常規使用血糖藥物時,仍要做測量血糖、注意身體的變化、進食與消化情形等,以有效的避免低血糖的發生,不用再擔心低血糖找上門而往返醫院就醫,也能緩解家人照護壓力。


 生酮飲食是減重、糖尿病的救命飲食?這些Q&A非知不可
生酮飲食是減重、糖尿病的救命飲食?這些Q&A非知不可
 壓力大害濕疹發作!4大症狀難耐!林舜穀中醫師:5要訣遠離濕疹
壓力大害濕疹發作!4大症狀難耐!林舜穀中醫師:5要訣遠離濕疹
 甩開小腹贅肉靠斷食?5大食物助燃燒腹部脂肪
甩開小腹贅肉靠斷食?5大食物助燃燒腹部脂肪
 勃起功能障礙恐併發心血管疾病!親吻情人節「這1招」揮別不舉
勃起功能障礙恐併發心血管疾病!親吻情人節「這1招」揮別不舉
 愛愛性高潮不只能抗壓、抗老化,竟還有「這些」意外好處!
愛愛性高潮不只能抗壓、抗老化,竟還有「這些」意外好處!
 台美研究重大發現:H3N2流感病毒出現基因片段重組,導致嚴重併發症!
台美研究重大發現:H3N2流感病毒出現基因片段重組,導致嚴重併發症!









 闽公网安备 35020302001899号
闽公网安备 35020302001899号
